Infeksi telinga - kronis

Infeksi telinga kronis adalah cairan, pembengkakan, atau infeksi di belakang gendang telinga yang tidak hilang atau terus datang kembali. Ini menyebabkan kerusakan jangka panjang atau permanen pada telinga. Ini sering melibatkan lubang di gendang telinga yang tidak sembuh-sembuh.
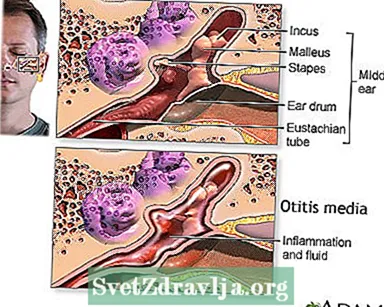
Tuba eustachius berjalan dari tengah setiap telinga ke belakang tenggorokan. Tabung ini mengalirkan cairan yang dibuat di telinga tengah. Jika tuba eustachius tersumbat, cairan dapat menumpuk. Ketika ini terjadi, infeksi dapat terjadi. Infeksi telinga kronis berkembang ketika cairan atau infeksi di belakang gendang telinga tidak hilang.
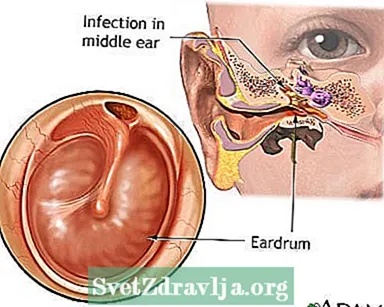
Infeksi telinga kronis dapat disebabkan oleh:
- Infeksi telinga akut yang tidak sepenuhnya hilang
- Infeksi telinga berulang
"Otitis kronis supuratif" adalah istilah yang digunakan untuk menggambarkan gendang telinga yang terus pecah, mengering, atau bengkak di telinga tengah atau daerah mastoid dan tidak hilang.
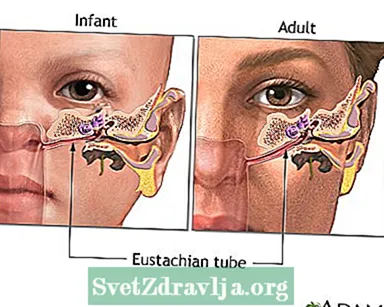
Infeksi telinga lebih sering terjadi pada anak-anak karena saluran eustachiusnya lebih pendek, lebih sempit, dan lebih horizontal daripada pada orang dewasa. Infeksi telinga kronis jauh lebih jarang daripada infeksi telinga akut.
Gejala infeksi telinga kronis mungkin kurang parah daripada gejala infeksi akut. Masalahnya mungkin tidak diperhatikan dan tidak diobati untuk waktu yang lama.
Gejala mungkin termasuk:
- Sakit telinga atau ketidaknyamanan yang biasanya ringan dan terasa seperti tekanan di telinga
- Demam, biasanya ringan
- Rewel pada bayi in
- Drainase seperti nanah dari telinga
- Gangguan pendengaran
Gejala dapat berlanjut atau datang dan pergi. Mereka mungkin terjadi di satu atau kedua telinga.
Penyedia layanan kesehatan Anda akan melihat ke dalam telinga menggunakan otoskop. Ujian dapat mengungkapkan:
- Kusam, kemerahan di telinga tengah
- Gelembung udara di telinga tengah
- Cairan kental di telinga tengah
- Gendang telinga yang menempel pada tulang di telinga tengah
- Mengeluarkan cairan dari gendang telinga
- Sebuah lubang (perforasi) di gendang telinga
- Gendang telinga yang menonjol keluar atau tertarik ke dalam (runtuh)
Tes mungkin termasuk:
- Kultur cairan yang mungkin menunjukkan infeksi bakteri.
- CT scan kepala atau mastoid dapat menunjukkan bahwa infeksi telah menyebar ke luar telinga tengah.
- Tes pendengaran mungkin diperlukan.
Penyedia mungkin meresepkan antibiotik jika infeksi disebabkan oleh bakteri. Obat-obatan ini mungkin perlu diminum untuk waktu yang lama. Mereka dapat diberikan melalui mulut atau melalui pembuluh darah (intravena).
Jika ada lubang di gendang telinga, obat tetes telinga antibiotik digunakan. Penyedia dapat merekomendasikan penggunaan larutan asam ringan (seperti cuka dan air) untuk telinga terinfeksi yang sulit diobati yang memiliki lubang (perforasi). Seorang ahli bedah mungkin perlu membersihkan (debride) jaringan yang terkumpul di dalam telinga.
Operasi lain yang mungkin diperlukan meliputi:
- Pembedahan untuk membersihkan infeksi dari tulang mastoid (mastoidektomi)
- Pembedahan untuk memperbaiki atau mengganti tulang kecil di telinga tengah
- Perbaikan gendang telinga
- Operasi tabung telinga
Infeksi telinga kronis sering merespon pengobatan. Namun, anak Anda mungkin perlu terus minum obat selama beberapa bulan.
Infeksi telinga kronis tidak mengancam nyawa. Namun, mereka dapat menjadi tidak nyaman dan dapat mengakibatkan gangguan pendengaran dan komplikasi serius lainnya.
Infeksi telinga kronis dapat menyebabkan perubahan permanen pada telinga dan tulang di sekitarnya, termasuk:
- Infeksi tulang mastoid di belakang telinga (mastoiditis)
- Drainase yang sedang berlangsung dari lubang di gendang telinga yang tidak sembuh-sembuh, atau setelah tabung telinga dimasukkan
- Kista di telinga tengah (kolesteatoma)
- Pengerasan jaringan di telinga tengah (tympanosclerosis)
- Kerusakan, atau pengeroposan tulang telinga tengah, yang membantu pendengaran with
- Kelumpuhan wajah
- Peradangan di sekitar otak (abses epidural) atau di otak
- Kerusakan pada bagian telinga yang membantu keseimbangan
Gangguan pendengaran akibat kerusakan pada telinga tengah dapat memperlambat perkembangan bahasa dan bicara. Ini lebih mungkin terjadi jika kedua telinga terpengaruh.
Kehilangan pendengaran permanen jarang terjadi, tetapi risikonya meningkat seiring dengan jumlah dan lamanya infeksi.
Hubungi penyedia Anda jika:
- Anda atau anak Anda memiliki tanda-tanda infeksi telinga kronis
- Infeksi telinga tidak merespon pengobatan
- Gejala baru berkembang selama atau setelah perawatan
Mendapatkan perawatan segera untuk infeksi telinga akut dapat mengurangi risiko terkena infeksi telinga kronis. Lakukan pemeriksaan lanjutan dengan penyedia layanan Anda setelah infeksi telinga diobati untuk memastikan bahwa itu benar-benar sembuh.
Infeksi telinga tengah - kronis; Otitis media - kronis; otitis media kronis; Infeksi telinga kronis
 Anatomi telinga
Anatomi telinga Infeksi telinga tengah (otitis media)
Infeksi telinga tengah (otitis media) Infeksi telinga tengah
Infeksi telinga tengah tabung Eustachius
tabung Eustachius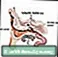 Penyisipan tabung telinga - seri
Penyisipan tabung telinga - seri
Kol RA. Otitis media kronis, mastoiditis, dan petrositis. Dalam: Flint PW, Haughey BH, Lund V, dkk, eds. Otolaringologi Cummings: Bedah Kepala & Leher. edisi ke-6 Philadelphia, PA: Elsevier Saunders; 2015: bab 139.
Ironside JW, Smith C. Sistem saraf pusat dan perifer. Dalam: Lintas SS, ed. Patologi Underwood. edisi ke-7. Philadelphia, PA: Elsevier; 2019: bab 26. Edisi ke-21. Philadelphia, PA: Elsevier; 2020: bab 658.
Kerschner JE, Preciado D. Otitis media. Dalam: Kliegman RM, St. Geme JW, Blum NJ, Shah SS, Tasker RC, Wilson, KM. eds. Nelson Textbook of Pediatrics.
Rosenfeld RM, Schwartz SR, Pynnonen MA, dkk. Pedoman praktik klinis: Tabung timpanostomi pada anak-anak. Bedah Leher Kepala Otolaringol. 2013;149(1 Suppl):S1-S35. PMID: 23818543 pubmed.ncbi.nlm.nih.gov/23818543/.
Rosenfeld RM, Shin JJ, Schwartz SR, dkk. Pedoman praktik klinis: otitis media dengan efusi (pembaruan). Bedah Leher Kepala Otolaringol. 2016;154(1 Suppl):S1-S41. PMID: 26832942 pubmed.ncbi.nlm.nih.gov/26832942/.
Steele DW, Adam GP, Di M, Halladay CH, Balk EM, Trikalinos TA. Efektivitas tabung timpanostomi untuk otitis media: meta-analisis. Pediatri. 2017;139(6):e20170125. doi:10.1542/peds.2017-0125. PMID: 28562283 pubmed.ncbi.nlm.nih.gov/28562283/.
